Embryoland – Κλινική Εξωσωματικής Γονιμοποίησης στην Αθήνα
Εμείς ξέρουμε πώς να
δίνουμε ζωή
στο όνειρο σας
Το ταξίδι για να γίνετε γονείς, ξεκινάει εδώ.
ΚΑΛΕΣΤΕ ΜΑΣ
210 777 99 20 / 210 691 12 00
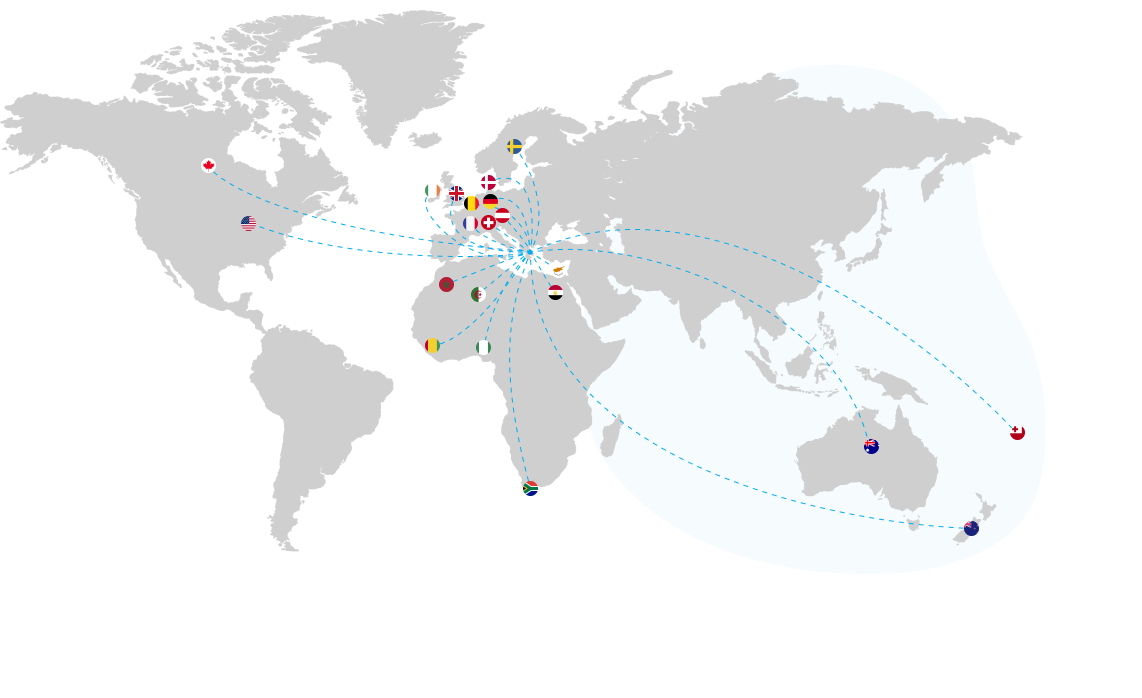
5.000+
γεννήσεις σε πάνω από 20 χώρες.


Γιατί να μας επιλέξετε
Στην Embryoland – Κλινική Εξωσωματικής Γονιμοποίησης, κατανοούμε ότι το ταξίδι προς την οικογένεια είναι γεμάτο προκλήσεις και συναισθηματικές ανατροπές. Είμαστε εδώ για να σας προσφέρουμε υποστήριξη με στόχο να κάνουμε το όνειρό σας πραγματικότητα.
Η κλινική μας στην Αθήνα προσφέρει εξειδικευμένες υπηρεσίες εξωσωματικής γονιμοποίησης (IVF), δωρεάς ωαρίων και υποστήριξης διεθνών ασθενών, με σύγχρονο εργαστήριο και εξατομικευμένα πρωτόκολλα θεραπείας.
Η ομάδα μας αποτελείται από έμπειρους ειδικούς στον τομέα της υποβοηθούμενης αναπαραγωγής, που συνδυάζουν την επιστημονική γνώση με την ανθρώπινη προσέγγιση. Στις εγκαταστάσεις μας, παρέχουμε τις πιο σύγχρονες μεθόδους και τεχνολογίες, διασφαλίζοντας την καλύτερη δυνατή φροντίδα.
Είτε βρίσκεστε στα πρώτα βήματα της αναζήτησης σας, είτε έχετε ήδη ξεκινήσει τη διαδικασία, είμαστε δίπλα σας σε κάθε βήμα. Σας καλούμε να εξερευνήσετε την ιστοσελίδα μας για περισσότερες πληροφορίες σχετικά με τις υπηρεσίες μας και να επικοινωνήσετε μαζί μας για να συζητήσουμε τις ανάγκες σας.
Καλώς ήρθατε στην οικογένεια μας.
Προηγμένες Θεραπείες Υποβοηθούμενης Αναπαραγωγής: Διαθέτουμε μια πληθώρα θεραπειών όπως IVF, ICSI, IUI, δωρεά γαμετών και IVF με δωρεά ωαρίων, προσαρμοσμένες στις μοναδικές ανάγκες κάθε ζευγαριού.
Υπερσύγχρονες Εγκαταστάσεις: Οι εξειδικευμένες μονάδες μας σε Εμβρυομητρική Ιατρική, Γενετική και Μοριακή Βιολογία εξασφαλίζουν την παροχή υπηρεσιών υγείας αιχμής.
Είμαστε ένας
διεθνής προορισμός
γονιμότητας
Στην Embryoland είμαστε περήφανοι που είμαστε προορισμός για ζευγάρια και για άτομα από όλο τον κόσμο και τους βοηθάμε να δημιουργήσουν την οικογένεια των ονείρων τους.
Παρέχουμε ολοκληρωμένες υπηρεσίες σχεδιασμού για να βοηθήσουμε στην οργάνωση δρομολογίων πτήσεων, διαμονής και μεταφοράς από και προς το ιατρείο μας.
Παρέχουμε τις
καλύτερες
υπηρεσίες


IVF-Εξωσωματική
Γονιμοποίηση
Σας παρέχουμε πλήρη ενημέρωση και καθοδήγηση για κάθε βήμα της διαδικασίας.

Δωρεά Ωαρίων – Γαμετών
Μπορούμε να σας υποστηρίξουμε και να σας βοηθήσουμε να έχετε μια υγιή εγκυμοσύνη και ένα υγιές μωρό.

Κρυοσυντήρηση
Ωαρίων – Εμβρύων
Επιλέξτε οι ίδιοι τη χρονική στιγμή που θα γίνετε γονείς.
Προεμφυτευτική
Διάγνωση
Εξασφαλίζουμε την πρόβλεψη σοβαρών ασθενειών και τη γέννηση υγιών παιδιών.

Εμβρυομεταφορά
Μεταφορά βλαστοκυστών
Αυξήστε τις πιθανότητες εγκυμοσύνης, μειώνοντας παράλληλα το ρίσκο πολύδυμων κυήσεων.
ΚΑΛΕΣΤΕ ΜΑΣ
210 777 99 20 / 210 691 12 00
Γνωρίστε τους
γιατρούς μας

Δρ. Νίκος Κανακάς
Διδάκτωρ Πανεπιστημίου
Heidelberg Γερμανίας – Μαιευτήρ – Γυναικολόγος – Ειδικός Υποβοηθούμενης Αναπαραγωγής

Δρ. Κώστας Λουρίδας
Διδάκτωρ
Πανεπιστημίου Αθηνών –
Μαιευτήρ –
Γυναικολόγος Χειρουργός

Δρ. Θωμάς Γκατζιώνης
Μαιευτήρ – Γυναικολόγος
Δ/ντής Γυναικ. Κλινικής Γ.Ν.Α 251 & Επιμελητής ΜΙΥΑ/ΝΝΑ
Ειδικός Υποβοηθούμενης Αναπαραγωγής

Δρ. Σπύρος Δ. Μαντζαβίνος
Διδάκτωρ Πανεπιστημίου
Αθηνών – Μαιευτήρ – Γυναικολόγος – Ειδικός
Υποβοηθούμενης Αναπαραγωγής

Δρ. Γεώργιος Καλογήρου
Μαιευτήρας – Χειρουργός Γυναικολόγος
Πτυχιούχος Βασιλικού Παν/μίου Χειρουργών Ιρλανδίας (RCSI)
Διδάκτωρ Πανεπιστημίου Αθηνών
Κριτικές από
ικανοποιημένους
πελάτες
[…]Excellent 5 star service from Dr Nikos Kanakas and his team. They work as a team from the receptionist to the nurses to the embryologists. We are so grateful because Dr Nikos Kanakas takes time to talk to his patients and if you have a problem you can call him or text him and responds to you. Keep up the good work.
[…] I recommend and will always without a doubt recommend Dr Nikos Kanakas and the Clinic! His compassion and genuine need to help you have the one thing that will fill that hole in your heart…..a child… Your journey is his journey. […]
Highly recommend Dr. Nikos and his team at Embryoland. After 10 failed attempts in Australia and too much money lost I made my way to Athens to see Dr. Nikos and his team. I never once fell pregnant during my treatment in Australia. One treatment at Embryoland and I’m now just over 8 weeks pregnant. Definitely worth the trip, even during COVID. Thank you Embryoland.
I had IVF treatment with donor egg and donor sperm at Embryoland in November 2021 and I could not have been happier. After years of unsuccessful IVF cycles, I fell pregnant on the first try at Embryoland and now I have a beautiful 4 month old daughter! Dr Nikos Kanakas and his staff are fantastic! I felt welcomed and cared for from my first interaction with them. […]




